②COVID-19のウイルス量(viral load)
COVID-19感染患者のウイルス量は、鼻腔咽頭、口腔、下気道(気管支内)から採取された検体においていずれも発症日近傍で非常に多く、以後漸減し発症後10日で低値となる(→see 参考文献4)。この傾向は、無症候性患者、軽微症状患者、顕著症候性患者で同じであることがわかっている。Rotheらの報告によると(→see 参考文献5)、後にCOVID-19感染と確定診断された中国人女性と商談により濃厚接触者となったドイツの33歳の男性会社員の鼻咽頭検体からは、qRT-PCR(定量法)により10*8 copies/mlの高ウイルス量が検出されたと報告している。また、Toらは平均10*5.2 copies/mlのウイルス量が定量されたと報告している(→see 参考文献6)。後咽頭の唾液(posterior oropaharyngeal saliva)サンプルからもqRT-PCRによる定量は可能で、ウイルス量は重症例において、および年齢が高いほど高値である傾向が認められたと報告している。
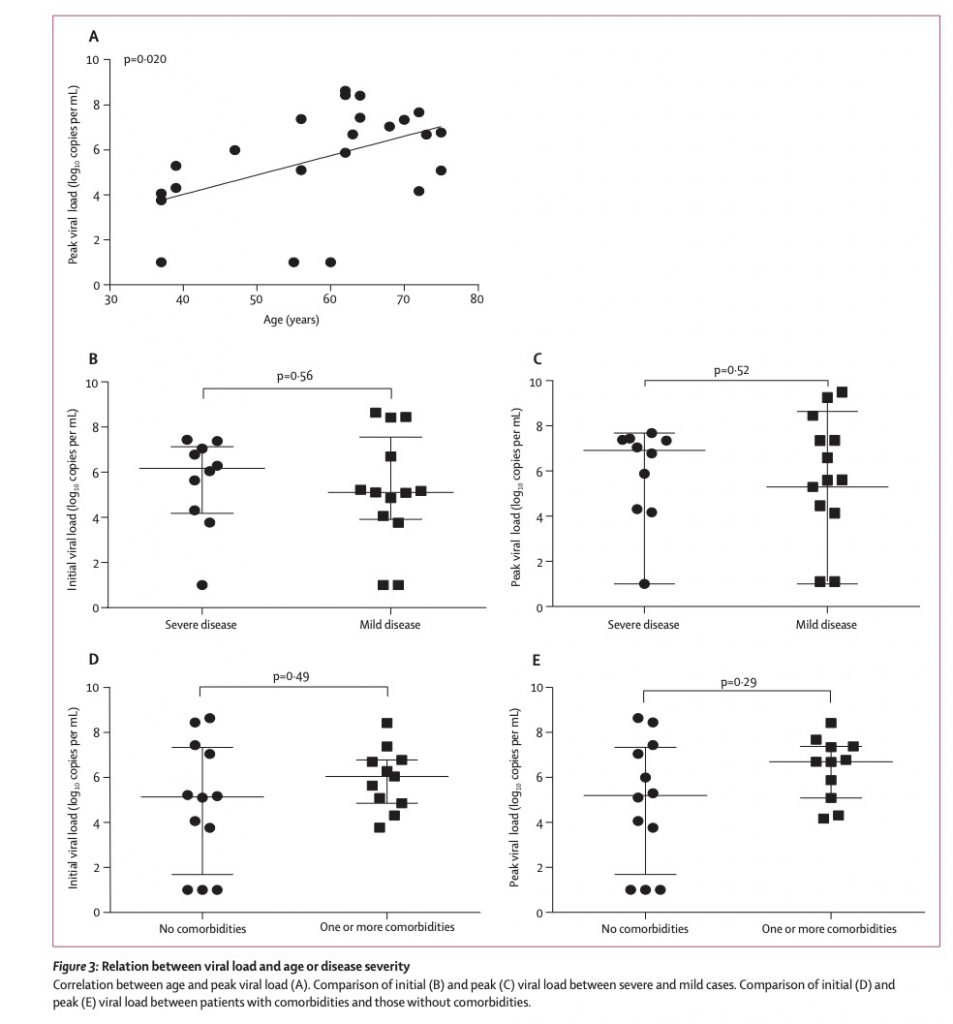
上気道(鼻腔)検体と下気道から得られた検体では鼻腔検体のほうが早期に検出限界以下に減少する。後咽頭の唾液から検出されるウイルスは発症日から1週間高値で検出されるが、それ以後漸減する。qRT-PCRにより最長で発症25日目までウイルスが検出される症例もある。問題は発症10日以降に検出されるウイルスが人→人感染に関して脅威となる存在であるかどうかである。この意味で、 Chengら(→see 参考文献3)) の行った接触追跡は臨床的に重要な示唆となるかもしれない。言い換えると発症後5日以降は感染者としてのリスクは無視できるレベルに下がるということを暗示しているともとれる。全般的に東アジア人のCOVID-19感染者数と死亡者数は、西洋諸国と比べて1桁以上少ない。これは日本人のみでなく東アジア全体がその傾向を示している。理由はわからないが、これはCOVID-19に対して東アジア人はレジスタントであると評価すべきではないかと思われ、人種間で異なる親和性があるように感じられる。感染性期間、発症時のウイルス量、ウイルスの減少パターンなどに関して異なる人種間での比較検討の必要性があると思われる。
COVID-19感染症のウイルス量の推移はインフルエンザに類似している。ちなみに、季節性インフルエンザを例に挙げると熱発(=発症時)時は確かに咽頭でのウイルス量も多く感染能は大きい。抗インフルエンザ薬であるノイラミニダーゼ阻害剤(タミフルなど)を使用してウイルスの増殖を抑制すると3日ほどで症状は寛解するが、実際のところインフルエンザウイルスはこの後も約1週間ほどの間、糞便中などで検出される。体内では、発症時から抗体が産生され始め、回復に向かって増産されていくわけであるが、抗体が十分に産生されるとウイルスの表面には複数の防御抗体が付着した状態で排出されることになる。この様な状態では一般論として排出されたウイルスは感染能を持たないと認識されている。現行では、解熱してから2日、かつ、発症日(=熱発した日)から5日の両方を満たした時点で治癒証明を発行し登校を許可している。
Uploaded on May 16, 2020.
参考文献:
1. Li R, Pei S, et al. Substantial undocumented infection facilitates the rapid dissemination of novel corona virus (SARS-CoV2). Science 2020. DOI: 10.1126/science.abb3221.
2. NishiuraH, LintonNM, et al. Serial interval of novel coronavirus (COVID-19) infections. Int J Infect Dis. 2020;93:p284-p286. doi:10.1016/j. ijid.2020.02.0602.
3. Cheng HY, Jian SW, et al. Contact tracing assessment of covid-19 transmission dynamics in Taiwan and risk at different exposure periods before and after symptom onset. JAMA 2020: p1-p8.
4. ZouL,RuanF, et al. SARS-CoV-2viral load in upper respiratory specimens of infected patients. N Engl J Med. 2020;382(12):p1177-p1179. doi: 10.1056/NEJMc2001737
5. Rothe C, Shunk M, et al. Transmission of 2019-nCoV infection from an asymptomatic contact in Germany. N Engl J Med 2020;382; 10: p970-p972. Doi: 10.1056/NEJMc2001468
6. To KK, Tsang OT, et al. Temporal profiles of viral load in posterior oropharyngeal saliva samples and serum antibody responses during infection by SARS-CoV-2: an observational cohort study. https://doi.org/10.1016/S1473-3099(20)30196-1