⑦ COVID19感染重症化の最大の個体要因は、高度肥満と糖尿病をベースとした高血糖の持続である。
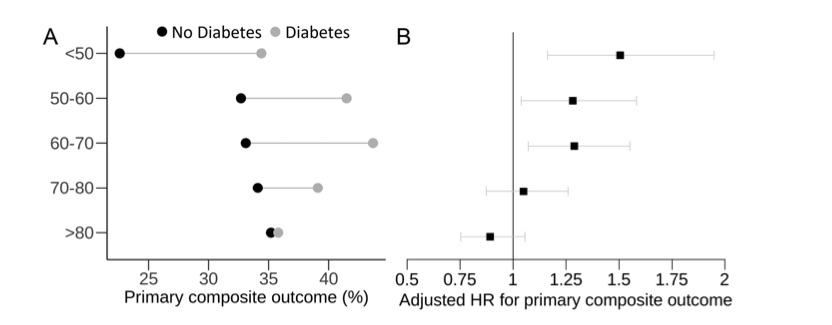
Diedisheimらは、フランスでSARS-CoV2感染により入院した患者のうち入院中死亡または気管内挿管を伴うICU入院に至った患者(=重症例)2197人を50歳未満の若年層とそれ以後10歳間隔の5つのカテゴリーに分類し、非糖尿患者と糖尿病患者でリスク評価を行った結果を報告している(図9参照)。重症化の比率は70歳をプラトーに全年齢層で糖尿病患者が占める割合が多いが、交絡因子である年齢の寄与を修正したハザード比(HR)で見ると70歳以上では明らかな有意差は認められていない(13)。
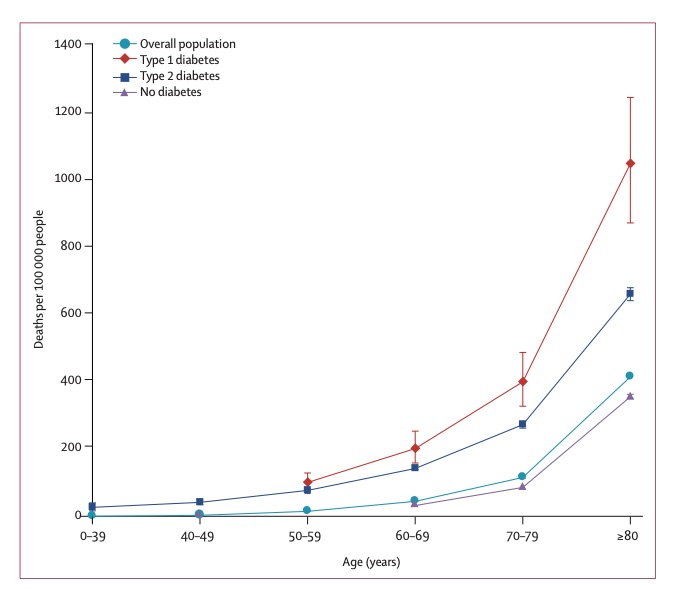
Barron Eらは、2020.2/16の時点で英国GPにより登録されているtotal 61,414,470人の患者データを用いて非糖尿病患者、1型糖尿病患者、2型糖尿病患者におけるCOVID19感染関連死のリスク評価を行なった結果を報告している(14)。糖尿病患者のデータに関しては、National Diabete Audit(NDS)の記録が用いられ、263,830人(0.4%)が1型糖尿病、2,864,670人(4.7%)が2型糖尿病、41,750人(0.1%)がその他の型の糖尿病、582,244,220人が非糖尿病患者であることが前もって確認された。この患者背景から前向きコホート研究で、2020.3/1〜5/11の期間に新たにCOVID19感染の確定診断を受けた患者を対象に比較検討をしているが、この間にtotal 23,698人がCOVID19感染入院関連死に至った。このうち31.4%にあたる7,434人の死亡は2型糖尿病患者で、1.5%にあたる364人は1型糖尿病患者、0.3%にあたる69人は他の型の糖尿病であった。観察期間72日間におけるCOVID19関連死に関する粗死亡率(/100,000人)は、非糖尿病患者で27(95% CI 27〜28)、1型糖尿病患者で138(95% CI 124〜153)、2型糖尿病患者で260(95% CI 254〜265)であった。一方全体での粗死亡率は39(95% CI 38〜39)であった。年齢、性別、人種、地理的要因などの交絡因子の調整を行うとCOVID19入院関連死のリスクは、非糖尿病患者に対するオッズ比で1型糖尿病患者は3.51(95% CI 3.16〜3.90)、2型糖尿病患者は2.03(95% CI 1.97〜2.09)と高値であった。年齢別の粗死亡率は下図11で示されている様にどのグループも高齢であるほど死亡率は高かった。
Gregory JMらは、米国テネシー州ナッシュビルのヴァンダービルト大学のデータを用いて6138人の非糖尿病(ND)、、40人の1型糖尿病(T1D)および273人の2型糖尿病患者(T2D)のCOVID19に関連する入院および重症化のリスクに関する前向きコホート研究を行い、非糖尿病患者に対する修正オッズ比が1型糖尿病患者で3.90(95% CI 1.75〜8.69)、2型糖尿病患者で3.35(95% CI 1.53〜1.73)であったと報告している(15)。1型糖尿病の症例数が少ないが、重症化リスクはT1D>T2D>>NDであった。
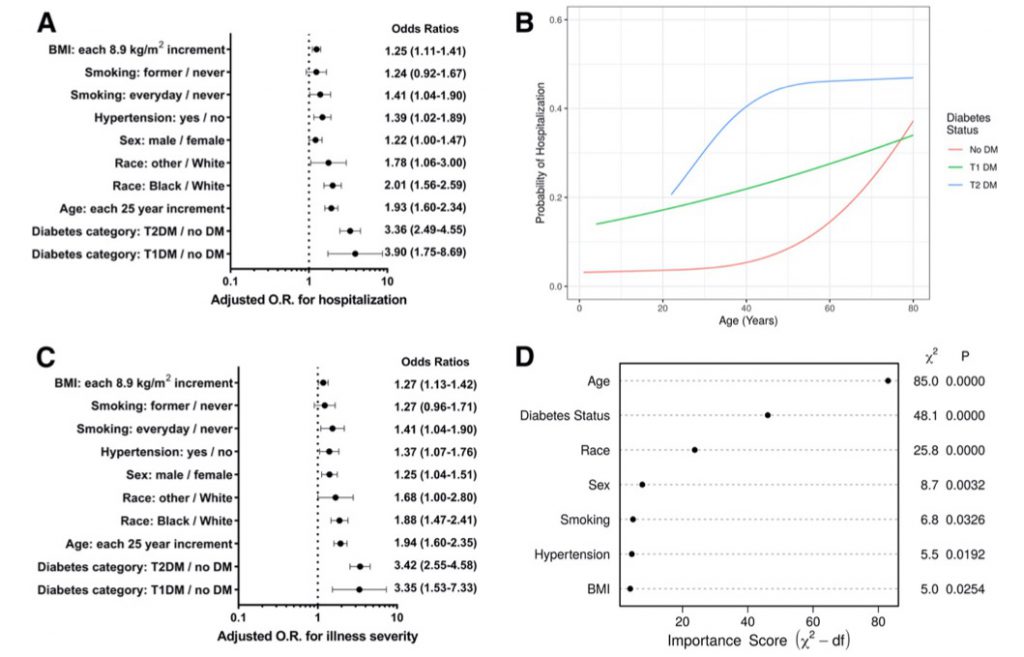
図 11. 1型、2型糖尿病罹患患者の非糖尿病患者に対するCOVID19関連リスク: Aは入院14日以内でのリスク評価(それぞれの条件での修正オッズ比)、BはBMI 26kg/m*2で補正した糖尿病の型別の入院確率、 Cは重症化リスク(それぞれの条件での修正オッズ比)、Dは疾患重症度に対する個々の背景因子の重要度を多変量回帰解析した結果。Gregory JM, et al. COVID-19 severity is tripled in the diabetes community: A prospective analysis of the pandemic’s impact in type 1 and type 2 diabetes. Diabetes Care 2021;44: p526–532のFigure 1より引用。
図11から、T1D、T2D共に80歳まで入院確率が高くなっていく傾向が認められ、糖尿病に罹患していることが年齢に次ぐCOVID19感染重症化のリスク因子となっている。糖尿病罹患患者は、非糖尿病患者に比べて3〜4倍の入院および重症化のリスクがうかがわれる。
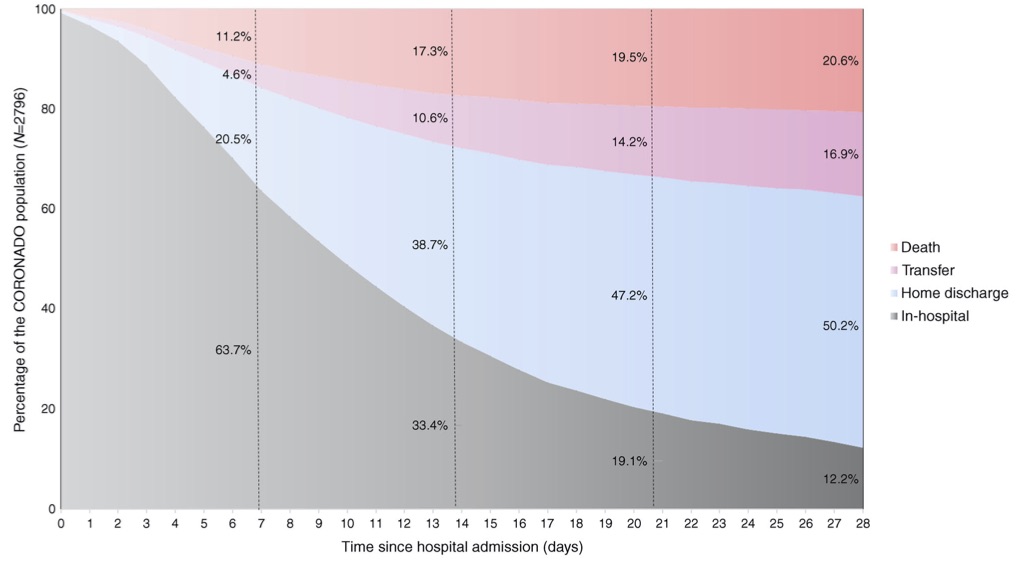
Wangry Mらが報告したフランスのCORONADO studyによると(図12参照)、糖尿病患者の平均入院日数は9日(5〜14日)であり、28日間で2796人の入院患者のうち577人にあたる20.6%(95%CI 19.2〜22.2%)が死亡に至った(16)。